Pour beaucoup de couples français, la mauvaise qualité des spermatozoïdes est la principale cause d’environ 20% des problèmes de fertilité. 25% des couples ont du mal à concevoir au moins partiellement à cause de la sous-fertilité masculine. L’évaluation de la qualité du sperme et des spermatozoïdes est donc la première étape et la plus évidente pour tenter de comprendre la cause de la sous-fertilité masculine.
La deuxième étape consiste à déterminer comment améliorer la fertilité. Dans de nombreux cas, il existe une gamme d’options médicales. Cependant, se concentrer sur une bonne nutrition et sur certains nutriments peut naturellement améliorer la fertilité et améliorer la santé et le bien-être général.
DÉCOUVREZ A QUEL POINT VOTRE SPERME EST BON EN EN APPRENANT PLUS SUR…
Ce qu’est l’analyse de sperme et comment elle peut vous aider
Son interprétation : nombre de spermatozoïdes, morphologie, motilité, anticorps, volume, globules blancs et autres paramètres
Ce que vous pouvez faire pour améliorer vos résultats s’ils sont considérés “sous-optimaux”
Qu’est-ce que l’analyse de sperme?
Le moyen le plus efficace de déterminer la santé des spermatozoïdes consiste à analyser en détail un échantillon de sperme frais. Les résultats de l’analyse de sperme peuvent aider à identifier des problèmes de fertilité spécifiques et les mesures à prendre pour améliorer la fertilité.
Bien que le sperme puisse être libéré à volume élevé, seulement 5% est constitué de spermatozoïdes. Le sperme restant contient une gamme de liquides sécrétés dans le tractus génital. Le pourcentage le plus élevé de spermatozoïdes est concentré dans la première étape de l’éjaculation. Ces spermatozoïdes sont également les plus mobiles et les plus susceptibles de féconder l’ovule.
Il est important de comprendre qu’une analyse de sperme n’est pas une évaluation complète de la fertilité. Il n’est pas possible d’évaluer tous les aspects de la fonction spermatique, tels que la capacité de trouver et de féconder un ovule, par exemple.
En outre, si les résultats indiquent une faible fertilité, cela ne signifie pas nécessairement que la conception naturelle est impossible. La capacité de concevoir diminuera avec l’augmentation des défauts du sperme, bien que dans la plupart des cas, des mesures peuvent être prises pour améliorer la santé du sperme.
Que se passe-t-il réellement?
Une fois que l’homme a produit un échantillon, plusieurs aspects du sperme sont examinés. Le nombre de spermatozoïdes (concentration), leur forme (morphologie) et leur mouvement (motilité) sont évalués, ainsi que les caractéristiques du fluide, telles que le volume, le nombre de globules blancs et les anticorps.
Il est important de mentionner que la qualité du sperme peut être très variable selon les échantillons.
Pour cette raison, deux ou trois échantillons sont nécessaires pour obtenir une analyse précise de la qualité de sperme et de la fertilité. Ces échantillons doivent être fournis à plusieurs semaines d’intervalle.
La maladie peut également altérer le nombre et la fonction spermatique. Il faut parfois plusieurs mois pour que la qualité du sperme revienne à la normale, surtout après une forte fièvre. Dans ce cas, les échantillons devraient être fournis au bout de quelques mois pour assurer un résultat plus précis.
Les valeurs ci-dessous résument la plage normale pour chacun de ces paramètres :
- Concentration de spermatozoïdes > 20 millions de spermatozoïdes/ml
- Morphologie des spermatozoïdes > 15% de formes normales
- Motilité des spermatozoïdes > 50% avec mobilité progressive
- Anticorps anti-spermatozoïdes < 50% de sperme avec des particules adhérentes
- Volume de sperme > 2,0 ml
- Globules blancs < 1 million de cellules/ml
Comprendre les résultats de l’analyse de sperme
Concentration de spermatozoïdes
La concentration ou le nombre de spermatozoïdes est déterminé par le nombre de spermatozoïdes présents dans chaque millilitre de sperme. Une concentration supérieure à 20 millions de spermatozoïdes par millilitre est considérée comme un nombre de spermatozoïdes sain. Toute valeur inférieure est classée dans la catégorie de concentration de spermatozoïdes faible (oligozoospermie).
Si aucun spermatozoïde n’est trouvé dans l’analyse, il est possible qu’il existe une obstruction empêchant l’écoulement des spermatozoïdes ou une absence de production de spermatozoïdes. Appelé azoospermie, cet état pathologique affecte environ 2% de la population masculine.
Morphologie des spermatozoïdes
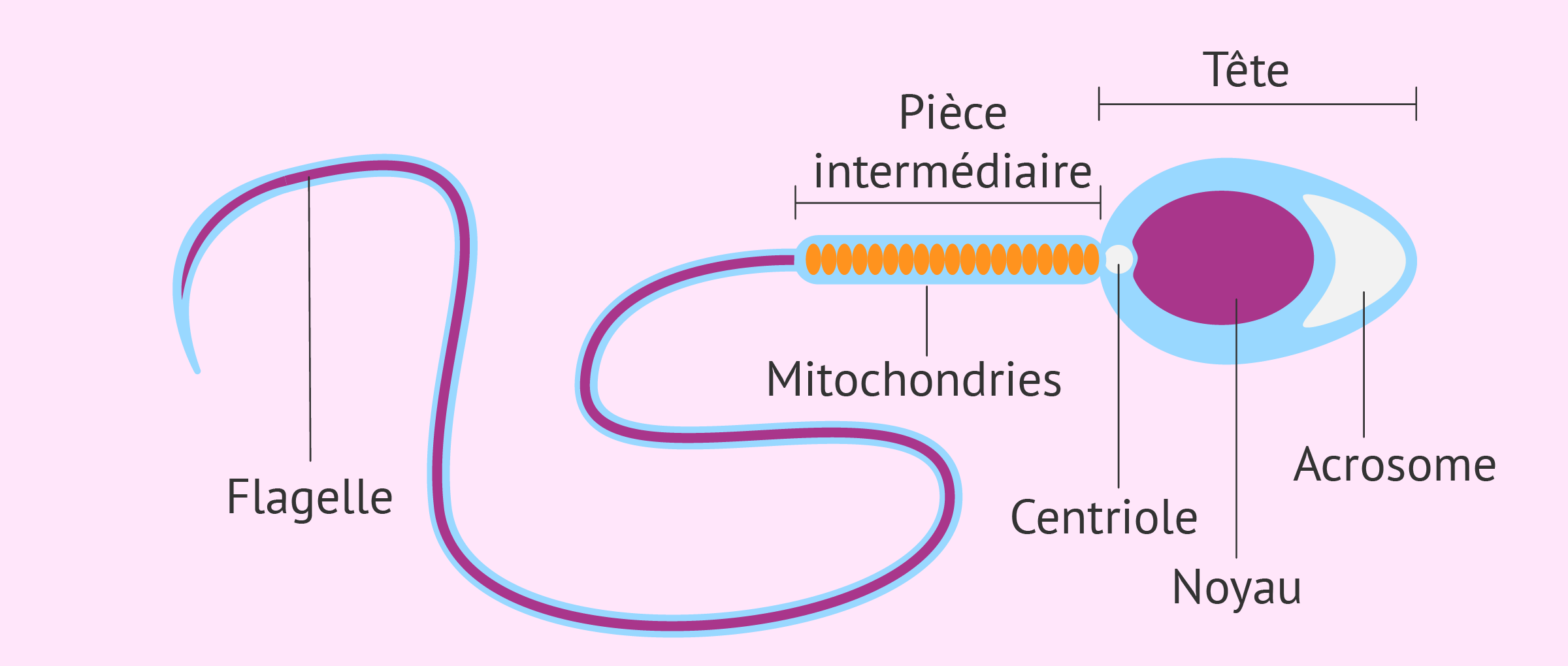
La capacité de féconder un ovule est en partie déterminée par la morphologie des spermatozoïdes. Lors de l’analyse du sperme, les spermatozoïdes sont analysés de manière experte au microscope pour évaluer la forme et les proportions de la queue, du milieu et de la tête.
Chez l’homme, la forme idéale du spermatozoïde, définie comme celle d’un “spermatozoïde normal”, n’est pas produite à des concentrations élevées ; la limite inférieure de 15% de spermatozoïdes normaux est donc considérée comme acceptable. Une fois que le pourcentage de spermatozoïdes normaux tombe en-dessous de 15%, la fertilité diminue également. Les hommes ayant un pourcentage de spermatozoïdes normaux inférieur à 5% trouveront la conception particulièrement difficile.
Motilité des spermatozoïdes
Bien qu’un nombre de spermatozoïdes faible soit une raison courante derrière une faible fertilité, une motilité des spermatozoïdes faible (asthénospermie) peut également être problématique. Souvent, ces deux caractéristiques sont associées, ce qui rend la conception extrêmement difficile.
Un homme est considéré fertile selon les directives de l’Organisation mondiale de la santé (OMS) s’il a une “motilité progressive” minimale, c’est-à-dire un grade a + b de 32%, équivalant à 4,8 millions/ml de sperme (nombre minimum de spermatozoïdes requis par l’OMS de 15 millions par ml x 32%). La vitalité doit être au minimum de 60% de spermatozoïdes vivant 1http://humupd.oxfordjournals.org/content/16/3/231.
Les facteurs pouvant affecter la motilité des spermatozoïdes comprennent les problèmes structurels associés à la queue, la mort des spermatozoïdes (nécrospermie) et l’auto-immunité contre les spermatozoïdes.
Anticorps anti-spermatozoïdes
Ce problème représente environ 6% de l’infertilité masculine. L’auto-immunité des spermatozoïdes se produit lorsque le système immunitaire de l’organisme attaque les spermatozoïdes dans le cadre de son mécanisme de défense naturel contre des organismes et substances étrangères.
Bien que les spermatozoïdes soient normalement protégés du système immunitaire, certains hommes produisent des anticorps qui les ciblent et réduisent leur durée de vie. Ils s’attachent à la surface du sperme, réduisant la motilité et la capacité de pénétrer dans l’ovule.
Ces anticorps peuvent se développer après une forme de traumatisme testiculaire ou une intervention chirurgicale, telle qu’une vasectomie. Dans de nombreux cas, il est impossible de déterminer le déclencheur du développement des anticorps anti-spermatozoïdes. Un simple test aux immunobilles est effectué lors de l’analyse du sperme afin de détecter la concentration d’anticorps anti-spermatozoïdes.
Volume de sperme
Le volume de sperme produit est mesuré pour déterminer s’il existe un blocage des vésicules séminales. Des volumes inférieurs à 2 millilitres peuvent indiquer une obstruction empêchant une concentration suffisante de spermatozoïdes et réduisant la fertilité.
Les déséquilibres hormonaux sont la cause la plus fréquente du faible volume de sperme. À mesure que les hommes vieillissent, une diminution des hormones sexuelles mâles entraînera une production de sperme moins importante. Les carences nutritionnelles, les maladies, les blessures aux testicules et les activités sexuelles peu fréquentes réduisent également le volume du sperme.
Nombre de globules blancs
Un nombre élevé de globules blancs (supérieur à 1 million de cellules par millilitre) peut indiquer une infection des voies génitales susceptible d’endommager les spermatozoïdes. Bien qu’il n’y ait aucun symptôme visible d’infection, un nombre élevé de globules blancs nécessitera un complément d’investigation et une éventuelle antibiothérapie.
Autres paramètres du sperme
En plus d’évaluer le nombre de globules blancs, la vitalité des spermatozoïdes est également mesurée. Un faible pourcentage de spermatozoïdes vivants peut également suggérer une infection ou des problèmes de circulation dans le tractus génital.
Les taux de pH et de fructose sont également mesurés. Un sperme acide (pH faible) et/ou l’absence de fructose peuvent suggérer un blocage dans les vésicules séminales et un sperme alcalin (pH élevé) pourrait indiquer une infection. Un pH compris entre 7,2 et 7,8 est considéré comme sain.
Resumé
La sous-fécondité chez les hommes est très courante et peut être une source d’anxiété. Effectuer une analyse du sperme aidera à identifier les problèmes de production et de qualité du sperme. Bien que le dépistage du sperme ne puisse pas identifier toutes les causes potentielles de sous-fertilité, il mettra en évidence les causes les plus courantes, telles qu’un faible nombre de spermatozoïdes, une faible motilité et des problèmes de morphologie. En comprenant le problème exact, il est possible de prendre des mesures pour améliorer la fertilité.
Prenez des mesures
Si votre sperme a déjà été diagnostiqué comme sous-optimal OU si vous avez récemment choisi de concevoir, vous pouvez agir immédiatement. De petits changements simples aideront à améliorer vos “nageurs” et à maximiser vos chances de grossesse :
CE QUE VOUS APPRENDREZ
Faire plusieurs petits changements de comportement, comme minimiser l’exposition de vos spermatozoïdes à la chaleur, faire plus d’exercice et manger davantage d’aliments non transformés.
Prendre un complément alimentaire pour la fertilité masculine. Plusieurs acides aminés et oligo-éléments, vitamines et vitaminoïdes se sont révélés très efficaces pour améliorer les résultats de la qualité de sperme.
Les suppléments de fertilité pour hommes ne présentent pas d’effets secondaires, deviennent efficaces au bout de trois à six mois et sont avérés augmenter le nombre de spermatozoïdes jusqu’à 215%, le volume d’éjaculat jusqu’à 33% et la motilité des spermatozoïdes jusqu’à 23% 2Imhof, Martin et al., “Improvement of sperm quality after micronutritient supplementation”, e-SPEN, the European e-Journal of Clinical Nutrition and Metabolism, ePub publié avant l’impression.. Enfin, ils sont relativement abordables. Bien qu’une alimentation variée soit essentielle, les suppléments peuvent fournir les nutriments essentiels dans les quantités requises plus efficacement que tout régime normal.
Les suppléments sont donc recommandés pour le traitement initial de l’asthénospermie (faible motilité) et de l’oligospermie (faible nombre de spermatozoïdes). Un article détaillé mais facile à lire résumant plusieurs études a été rédigé par Steven Sinclair : Male Infertility: Nutritional and Environmental Considerations.
En raison de l’absence d’effets secondaires liés à cette forme naturelle de “stimulation du sperme”, les hommes dont les analyses de sperme n’ont pas été diagnostiquées comme sous-optimales bénéficieront d’une supplémentation en micronutriments pour pouvoir délivrer un sperme de haute qualité.
Le marché français propose une gamme considérable de suppléments pour la fertilité masculine. Cependant, les produits diffèrent largement en termes de nutriments et de prix.
Fertilitemasculine.com a soigneusement comparé 11 d’entre eux en termes de rapport qualité/prix et de la formule nutritionnelle qu’ils fournissent.
Cliquez sur le bouton pour lire la comparaison des suppléments de fertilité masculine
RECEVEZ GRATUITEMENT VOS CONSEILS DIÉTÉTIQUES ET D’HYGIÈNE DE VIE POUR LA FERTILITÉ MASCULINE AVEC 12 RECETTES DÉLICIEUSES. FAITES PARTIE DES PREMIERS À LIRE NOS ARTICLES
[mailpoet_form id=”1″]
Bibliographie
- 1
- 2Imhof, Martin et al., “Improvement of sperm quality after micronutritient supplementation”, e-SPEN, the European e-Journal of Clinical Nutrition and Metabolism, ePub publié avant l’impression.